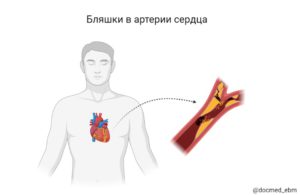
Инфаркт миокарда — это «омертвение» или некроз ткани, части сердца, возникающее вследствие закупорки сосуда питающего эту ткань. Инфаркт миокарда — жизнеугрожающее состояние. Так среди больных, поступивших в стационар, 10% умирает в первую неделю госпитализации.
Строение стенки сердца
Сердце — это насос, а сосуды — трубы, по которым кровь доставляется к органам и тканям, обменивается питательными веществами и продуктами метаболизма, и поступает обратно к сердцу.
Сердце состоит из 3 слоев:
• ЭНДОКАРДА — внутренний слой из соединительной ткани выстилает предсердия и желудочки,
• МИОКАРДА — средний мышечный, самый сильный слой, отвечает за насосную функцию — то, с какой силой сердце будет качать кровь
• ЭПИКАРДА — наружный слой, плёнка покрывающая сердце снаружи.
Между эпикардом и миокардом располагаются крупные коронарные артерии, которые разветвляясь, уходят в глубину миокарда вплоть до внутреннего слоя — эндокарда, питая сердце.
Причины инфаркта миокарда
Среди причин инфаркта миокарда выделяют 3 группы:
1. В 95–97 % случаев атеросклероз — хроническое заболевание артерий, возникающее вследствие нарушения липидного и белкового обмена, и сопровождающееся отложением холестерина в просвете сосуда с формированием бляшки. Разрастание в бляшке соединительной ткани (склероз), и кальциноз стенки сосуда приводят к деформации и сужению просвета вплоть до закупорки сосуда. Разрыв атеросклеротической бляшки с образованием тромба в месте разрыва приводит к закупорке сосуда и инфаркту.
2. В 2–3% случаев — спазм «чистых», то есть без атеросклеротических бляшек коронарных артерий.
3. В 1–2 % случаев — расслоение коронарной артерии или закупорка эмболом — тромбом, который образовался в другом месте и током крови попал в коронарную артерию.
Как снизить риск инфаркта?
Факторы риска инфаркта миокарда — это обстоятельства (внешние или внутренние), отрицательно влияющие на здоровье человека и создающие благоприятную среду для развития заболевания.
Факторы бывают модифицируемые, т.е. их можно изменить и немодифицируемые — изменить нельзя.
К модифицируемым факторам риска инфаркта миокарда относятся:
• курение (узнать больше по ссылке отказ от курения и алкоголя);
• злоупотребление алкоголем;
• малоподвижный образ жизни (регулярная физическая активность);
• недостаточное употребление фруктов и овощей;
• избыточный вес и ожирение (нормализация массы тела);
• гипертоническая болезнь;
• высокий уровень холестерина и сахара в крови.
Данные факторы можно откорректировать и снизить риск развития инфаркта.
К немодифицируемым факторам риска инфаркта миокарда относятся:
• мужской пол (риск развития инфаркта миокарда у мужчин в возрасте от 40 до 55 лет выше, чем у женщин, после 50-60 лет ситуация выравнивается);
• возраст (чем старше человек, тем выше риск заболеть);
• отягощенная наследственность (развитие инфаркта миокарда у папы в возрасте до 45 лет, а у мамы до 55 лет).
Симптомы и диагностика инфаркта миокарда
В 90 % случаев при инфаркте миокарда беспокоят боли, либо дискомфорт в области грудины давящего, сжимающего характера «как будто плиту положили».
У ряда пациентов могут быть атипичные варианты начала инфаркта миокарда:
- удушье
- нарушение сердечного ритма
- обморочное состояние
- страх смерти
- озноб
- необычная локализация боли: боль может отдавать в левую руку, в межлопаточное пространство, иногда в верхние отделы живота, особенно если развивается задний инфаркт миокарда. Такую боль человек может принимать за язвенную болезнь либо за какую-нибудь другую патологию органов пищеварения и вовремя не обратиться за помощью.
Если боль продолжается более 10-20 минут, особенно до получаса, терпеть нельзя!
Нужно принять нитроглицерин (до 3-х таблеток с перерывом каждые 5 минут, если боль не проходит) и вызвать скорую помощь, либо самостоятельно обратиться в стационар.
Методы обследования, которые позволяют подтвердить инфаркт миокарда:
- Электрокардиограмма (ЭКГ) при инфаркте миокарда: инфаркт бывает с подъемом сегмента ST на ЭКГ — менее благоприятный вариант в плане прогноза для жизни, требующий незамедлительного лечения и без подъема сегмента ST на ЭКГ более благоприятный вариант есть время на отсрочку лечения (до 24 часов). По локализации пораженного участка сердца инфаркт делят на передний, задний, нижний, боковой, верхушечный, переднебоковой, верхушечно-боковой, локализацию также можно определить по ЭКГ.
- Анализ крови на тропонин — фермент, который выделяется в кровь при повреждении миокарда.
Лечение инфаркта миокарда
Инфаркт миокарда лечится консервативно (с использованием лекарственных препаратов) или хирургически:
Консервативное лечение — тромболитиком — препаратом, растворяющим тромб (данную процедуру может провести «скорая помощь» или врач стационара),
Хирургическое лечение — установка стента в «инфаркт-связанный» сосуд — малоинвазивная процедура, без наркоза, либо проведение аортокоронарного шунтирования — крупная операция на сердце под наркозом (подробнее о хирургических методах лечения читайте по ссылке стентирование, аорто-коронарное шунтирование).
Выбор тактики лечения зависит от возможностей стационара и конкретной клинической ситуации.
Кроме тромборастворяющего лечения, пациент с инфарктом миокарда должен получать:
• двойная антитромбоцитарная терапия (ацетилсалициловая кислота в малых дозах и клопидогрел/тикагрелор) на 12 месяцев для предотвращения тромбообразования;
• статины — лечение атеросклероза;
• препараты снижающие давление и профилактирующие развитие сердечной недостаточности (ингибиторы АПФ или сартаны (БРА) или антагонисты кальция (АК));
• препараты, урежающие пульс (селективные бета-адреноблокаторы).
Лекарства назначают на неопределенно долгий срок, чаще пожизненно.
Клопидогрел/тикагрелор отменяют спустя 12 месяцев. При непереносимости ацетилсалициловой кислоты, пациенту могут предложить принимать пожизненно клопидогрел.
Для предотвращения развития повторного инфаркта важно принимать все рекомендованные препараты именно в тех дозировках, которые указаны в выписном эпикризе — документе, который выдается на руки при выписке из стационара. Обычно это те же препараты, которые пациент получал стационарно. Коррекция дозы или смена препарата должна производиться под контролем врача.
Жизнь после инфаркта миокарда
После выписки из стационара пациенту с инфарктом миокарда необходимо обратиться в поликлинику по месту жительства, встать на диспансерный учет и оформить льготное лекарственное обеспечение в течение года. Пациент вправе отказаться от льготных лекарств и наблюдаться в частном центре.
Кардиолога в поликлинике необходимо посещать каждые 1-3-6 и 12 месяцев после перенесенного инфаркта. К визиту врача рекомендует сдать липидограмму (анализ крови на общий холестерин, ЛПНП, ЛПВП, ТГ), АЛТ АСТ, креатинин, а также выполнить ЭКГ и УЗИ сердца. Для пациентов с аритмиями необходимо выполнить и холтеровское мониторирование ЭКГ. Всё это нужно для коррекции терапии и отслеживания появления осложнений, или побочных эффектов от лечения.
Спустя 12 месяцев визиты можно сократить до 1 раза в 6 месяцев. При появлении новых жалоб незамедлительно вызвать «скорую помощь», либо обратиться в поликлинику/стационар.
Первые 2 недели после ИМ можно заниматься только легкими работами по дому:
• уборка квартиры с помощью пылесоса,
• приготовление пищи,
• подъем тяжести не более 5 кг.
Постепенно объем нагрузки можно увеличивать. Прежнюю физическую, в том числе сексуальную активность можно возобновлять через месяц после заболевания.
80% успеха в лечении ИМ зависит от осознанности пациента, его образа жизни и приверженности к медикаментозному лечению.
• Важно соблюдать рекомендации врача.
• Необходимо отказаться от курения и злоупотребления алкоголем.
• Придерживаться здорового образа жизни: ходьба на свежем воздухе от 30 минут в день, употребление минимум 500 грамм овощей или фруктов в день, а 2 раза в неделю — морской рыбы. Уменьшить количество употребляемого красного мяса в пользу белого, снизить употребление соли до 5–7 грамм в день (1 чайная ложка).
И помните, после инфаркта жизнь не кончается, она только начинается. Если вы будете с любовью и уважением относиться к себе и своему организму, уделять здоровью достаточное количество внимания, принимать лекарства и наблюдаться у врача, то проживете длинную и счастливую жизнь.